脊髄損傷(脊損)者について 脊髄は、脳と手足(全身)の間の運動や感覚の情報を結ぶ役目の中枢神経です。
背骨(脊柱)は、こぶし大の椎体と三本の突起で構成される脊椎骨が積み木状態に連なって出来ています。その三本の突起(棘突起)は、上下の脊椎骨がお互いにずれないように、回り過ぎないようにそれぞれの突起が前後左右に組み合わさっています。 その突起と椎体が接合するところにすきま(脊髄腔)があり、この空間を脊髄が上下に通っています。
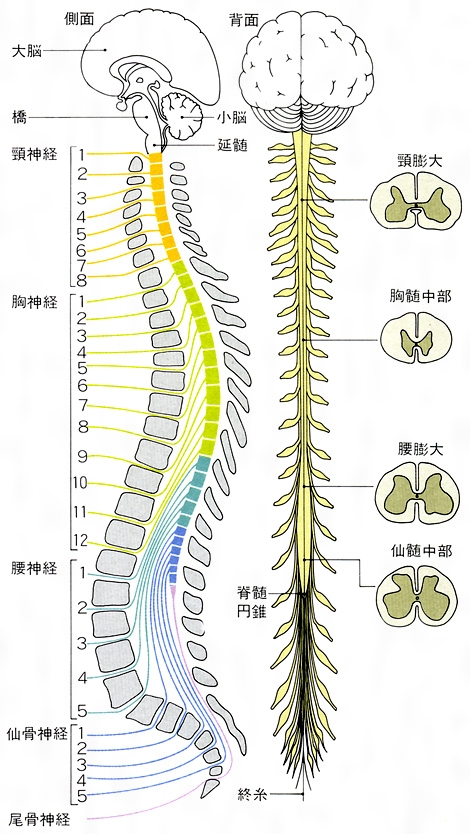
脊髄はその位置から首から下へ頚髄(けいずい)・胸髄(きょうずい)・腰髄(ようずい)・仙髄(せんずい)と言い、頚髄は手と、胸髄は胸筋・腹筋と、腰髄は足の神経につながり、また、脊髄反射(反射神経)や発汗機能等の自律神経系ともかかわっています。
この脊髄を傷めると、傷ついたところから下に、運動麻痺の他、知覚麻痺(痛み、温度、触覚等の喪失・低下)、体幹内臓機能不全(直腸膀胱障害、発汗体温調整機能障害、内臓機能低下、呼吸器機能低下)などの複合した重い後遺症が残ります。
脊損は、仕事の現場、交通、スポーツ、家庭内での不慮の事故(簡単な事故が多い)による外傷性の原因(背骨の骨折など)や、疾病(病気)を原因として、昨日まで幸せに暮らしていた、乳幼児、児童、生徒・学生、主婦、社会人等々、老若男女を問わない、あらゆる種類の身分、職種、地位の人々にわたって存在し、既に国内には約10万人います。
また、近年はいろいろな事故の増加によって全国で毎年5,000人以上も発生するなど増加する傾向にあります。また、より重い後遺障害を持つ人が増えています。
脊損医療は、抗生物質の普及(1950年頃以降)で副次的症状の感染症が治療できるようになるまでは、欧米でも「如何に(いかに=どのように)苦しませずに死なせるか」が役割でした。しかし、戦後は救命、延命できるようになったとは言え、ほんの二十数年前でも、平均余命が胸・腰損で20年程度、頚損で数年程度と、本人が突然の事態に対処することもなく、病院内で障害者との認識を持つことも無いままに、患者として生涯を終える『社会に隠れた障害者』でした。
現状でも、脊損を治療・治癒する事は将来的にも困難とされています。
そして、何よりもまず、脊損に対応出来る医師や医療機関が希少で、我々当事者団体が医療関係者、受損者やその家族の相談に対処している状態です。
しかし、1980年代の医療とリハビリ技術の革新、福祉機器の進歩、1990年代の社会環境の整備によって、脊損は適切な訓練と自己管理を行えば健常者と同じ寿命が持てる、また、行動的で社会に適応できる、『社会的に新しい障害者』として再び社会活動に参加し、結婚し、子供をつくることもできるようになりました。
特に障害を持たない時に社会経験がある者はより社会に適応しやすく、重度の頚損も社会援助を活用して在宅単身生活ができ、更に、就学、就労して、タックスペイヤー(納税者)として市民の務めを果たし、社会に還元できるようにもなりました。
多種多様なビジネスや文化、社会活動など各方面で優秀な業績を上げる者、社会的成功をおさめる者や、個人的に家庭的に充実した生活を行う者も増えています。 更に、社会福祉の現場でリーダーとして社会貢献活動に取り組む者も増えています。
また、パラリンピックでの活躍で知られるように、(ツイン)バスケットボール、マラソン、テニス、チェアースキー、カヌー、スキューバダイビング、グラウンド・ゴルフ等々の『車いすスポーツ』への挑戦と敢闘精神が、社会に多くの感動を与える『アクティブな(行動的)車いす利用者』として、一般市民との交流も活発で、障害者への理解を得やすい存在となっています。
しかし、社会が想定していなかった高度な医療や24時間全面看護・介護の必要な人工呼吸器を離せないC1レベル頚損のアクティブなライフモデル作りなど、障害の重度化に伴う新たな取り組みが必要になっていますが、複合した重い後遺症への心理的なショックを乗り越えて、生活環境を整えて、日常生活のための対処法を獲得すれば、高位頚損も社会に多くの感動を与える『アクティブな車いす障害者』として、生活していくことができます。
脊損協会は、これらのすべて問題に対処しながら、夢と希望と意思と努力があれば、誰にも道が拓け、豊かに生きられることを示し、そのための支援を続けていきます。
脊髄損傷に関する用語
脊髄と脊椎は異なります。
・脊髄は背骨(脊柱)の脊髄腔(脊柱管)を走る中枢神経のこと。
・脊椎は背骨を形作る33個の骨片のこと。
「脊髄損傷(神経マヒ)」と、その原因傷病名の「脊椎損傷(骨折)」は異なります。
脊髄損傷は重篤なマヒ(障害)を起こしますが、脊椎損傷(骨折)だけではマヒは起こりません。
損傷部位も、その位置によって、頚髄損傷・胸髄損傷・腰髄損傷・仙髄損傷と呼ばれます。
これに、骨盤と尻尾(尾てい骨)の部分にある、脊髄末端に続く末梢神経系の馬尾神経の損傷を含めた総称が「脊髄損傷」、略して「脊損」です。
頭部側から脊椎と脊髄につけられた位置番号には差(ずれ)があり、例えば第10胸椎損傷が第12胸髄損傷に、第1腰椎損傷が仙髄損傷となり、脊柱(背骨)の下部ほどその差が大きくなります。
医師の診断書や、古い身体障害者手帳に記載の障害名にも、脊椎の損傷(骨折)部位と脊髄のマヒ部位が混在していて、医師にも脊損本人にも、用語の混用と障害領域、程度の誤解があります。
また、欧米と日本では損傷位置表現の意味が異なり、第1腰髄損傷の場合、日本では第1腰髄が損傷していることを、欧米では第1腰髄まで健全である(損傷部位は下になる)ことを表します。
これがスポーツの障害レベル判定、特に国際大会で誤解の元になっています。
損傷部位による麻痺の状態 脊髄損傷者は、損傷部位以下に運動・感覚マヒ、直腸膀胱マヒを持ちます。
■胸・腰髄損傷(胸・腰損)
手の機能は健全で、主に下半身にマヒを持ち、内、第8胸損以上は、内臓機能不全等を伴う体幹マヒと、腹・背筋マヒによる座位不安定(もたれる必要)があります。 更に、ほぼ第5胸損以上は、発汗体温調整機能不全を併せ持ちます。反面、腰髄下部以下の損傷の多くは不自由ですが脚が動きます。(一部は歩行可)
■頚髄損傷(頚損)
以上の障害のほかに手もマヒ(四肢マヒ)し、特に心肺機能(呼吸)や自律神経機能(血圧の反応など)が低下しています。 また、頚髄損傷者はくしゃみやせきが困難になります。のどを詰まらせないように注意が必要です。 特に第4頚髄損傷より高位の損傷では嚥下に障害が出るので、誤飲に注意しなければなりません。肺炎の原因になります。
脊損には、完全損傷(完全マヒ)と不完全損傷(不全マヒ)があり、その損傷部位と程度(損傷状態)によって、マヒの重さと広がりが違い、特に頚損の場合は著しい障害差があります。また、頚損に多い不全マヒの多くは不自由ながら歩行できますが、手にマヒの残ることがあります。
以上のように、「頚損」に対比する用語は、マヒの実態(手の機能差)からも「胸・腰損」です。
| ・ | 一般的な呼び名の背骨はBackbone(バックボーン)。 同じ意味の一体(全体)としての脊椎はSpine(スパイン) |
| ・ | 背骨を構成する一つ一つの脊椎骨(ブロック)=椎体はVertebra(e)(バーティブラ) |
| ・ | 脊椎骨集合体としての背骨=脊柱の医学的呼称はSpinal Column(スパイナルコラム)、又はVertebral Column(バーティブラルコラム) |
| ・ | 背骨後ろ側の(脊椎骨がずれないように、回り過ぎないようにするためのストッパーとして組み合わさった突起の)脊椎棘突起に囲まれた隙間にできた上下通路(穴)を通る、脳と手足を結ぶ『中枢神経体の脊髄』はSpinal-Cord(スパイナル・コード) 末梢経としての髄はNerve(ナーブ) 手足の骨の中にある造血機能を持つ骨髄はmarrow(マロー) |
| ・ | 損傷はinjury(インジュリー) |
| ・ | 脊髄損傷全体はSpinal-Cord-injury(スパイナル・コード・インジュリー) 略してSCI(エスシーアイ) |
| ・ | 脊髄損傷を含む身体不随やマヒを持つ者の全体はParalysis(パラリシス) |
| ・ | 脊髄損傷の内、頚髄損傷(頚損)は、四肢マヒから=quadriplegia(クアドリプレジア)、またはTetrariplegia(テトラプレジア) |
| ・ | 胸・腰髄損傷(胸・腰損)は、下半身マヒだが、脳性麻痺の主に身体の片側(左右)に発生する半側麻痺と異なり、身体を横断するように麻痺が起こる)実態から、Paraplegia(パラプレジア/対麻痺)と言う。略してPARAD(パラド) パラドには、下半身マヒの脊髄性ポリオ、先天性疾患の二分脊椎症を含みます。 尚、頚損、胸・腰損を含む脊髄損傷の学会は国内も国際もパラブレジア学会と言う。 |
略記は基本的に髄を指すが、まれに椎をも指します。
頚(の)はC=Cervical(サービカル)
胸(の)はT=Thoracic(スォーラシク)
腰(の)はL=Lumbar(ランバー)
仙(の)はS=Sacral(セイクラル=Sacrum;セイクラム)
馬尾神経はCo=Coccyx(コクシクス:尾てい骨の意味もある)
腰椎の一部(5番以下)と仙椎は一つの塊=腰骨(hipbone)とか骨盤(pelvis)と言われるもの/Os(オス;ラテン語)=として組合わさっている。
よく使われる用語
 社会参加
社会参加 自己実現
自己実現 QOL(生活の質)
QOL(生活の質) ADL(日常生活動作)
ADL(日常生活動作) ピアカウンセリング、ピアサポート(仲間による助言/仲間による支援)
ピアカウンセリング、ピアサポート(仲間による助言/仲間による支援) 自立プログラム
自立プログラム エンパワメント(権利付与、能力付加)
エンパワメント(権利付与、能力付加) アドボカシー(アドヴォカシー:権利擁護)
アドボカシー(アドヴォカシー:権利擁護) オンブズマン(行政監視機関)
オンブズマン(行政監視機関) ノーマライゼーション(普通化)
ノーマライゼーション(普通化) バリアフリー(障壁除去)
バリアフリー(障壁除去) アクセス(利用権、入手権、移動権=交通権)
アクセス(利用権、入手権、移動権=交通権) ユニバーサルデザイン(普遍的設計・計画)
ユニバーサルデザイン(普遍的設計・計画) 大阪府福祉のまちづくり条例
大阪府福祉のまちづくり条例 バリアフリー法
バリアフリー法
個人が自己が本来持っている真の絶対的な自我を完全に実現すること。
絶対的な真善美を求める成長欲求(知性を持つ生物としての最高の喜び)。
障害のある人については、障害による機能不全の影響を評価するための残存能力として、また、リハビリテーション目標設定のための判断基準として使われる。
全国脊髄損傷者連合会では、ピアカウンセリングの多くが本人が問題を解決するための相談と助言に止まっていること。
脊髄損傷者は損傷レベルで症状や障害のあらわれ方が大きく異なること。
特殊な医療(治療、アフターケア)に関する問題が多いこと。
その多くが中途障害者で既に社会経験があり、基本的な生活力や社会力などの生活技術や人間力を既にもっていること。
必要なのは普通の生活に戻る為の方法や関係者・機関への仲介や調整の支援(コーディネート)であること。
更には当事者運動として取り組むことから、以前よりピアカウンセリングより幅広いかかわりをもつことを意識したピアサポートと言っています。
障害の程度に応じて自分のできないこととできることを認識させ、社会に適応する為の技術を習得し、また、対応(適応、適合)する方法を身につけることや、そのための場のことでもある。
(プログラム=学習するために系統的に順序立てられた教材。又はその学習方法)
社会的に強いもののために作られたり、強いもの(大人)を標準として作られた社会は、一部の人を対象としたシステムとしても機能としても弱い社会である。
誰にも弱小の子供のときがあり、また、誰にも生活の中にリスクがあってケガや病気に遭うことがある。またいずれは老化によって生活の中や社会的に不自由な時が来るが、そんな時にも不自由を感じずに生活できる社会をつくらなければならない。
それは、社会的弱者(障害者、老人、子供など)や、一時的弱者(妊婦、ケガ、病気)など、身体機能に制限や不自由のある人が、隔離や排除される事なく普通に暮らせる社会である。
従って、社会的弱者を普通(基準)とする社会にしよう(普通化=ノーマライゼーション)という考えです。
ここから、誰もが生き方を自分の意思で自由に主体的に選択し、好きな場所で(よく日本では住みなれた町でと言われますが、本来は自分の夢や自己実現ができる、求められるならばどこででも変わりなく)生活できて、障害のない人と変わりなく(日本では共に=共生=と言われますが、本来は機会平等に、自分なりに自己実現を目指すすべてのことに)社会参加して行ける考え方とされています。
[正当な根拠や理由=安全のためであれば物理的バリアもその必要が認められる]
特に、ノーマライゼーションの項の社会環境のバリアー(社会的不利全般)を除去する、無くした(取り除いた)の意味で使われます。
また、バリアーを無くした設計(本来はバリアフリー・デザイン)と言う意味でも使われています。
尚、バリアーがないのはノーバリアー、社会的不利(ハンディキャップ)を無くした環境はノン・ハンディキャップ・インバイラメント(社会的不利無環境)と言います。
アクセシブル(形容詞)、アクセシビリティー(名詞)とも使われる。
米語では、宿泊施設の車いす利用者用宿泊室のことをアクセスルーム、車いす利用者用トイレをアクセス・レストルーム(アクセスバスルーム)などと言います。
すべての障害者に対応できるものではないと、ユニバーサルデザインの7原則の一つに明記されています。日本では、この点について多くの人が勘違いしています。
大阪府では、このバリアフリー法に基づく条例として、「福祉のまちづくり条例」を平成21年10月1日に改正施行し、床面積2,000平方メートル未満の建物及び共同住宅や学校等、特別特定建築物に該当しない建築物についても、「建築物移動等円滑化基準」への適合を求めることといたしました(改正「福祉のまちづくり条例」に関するホームページ)。
